バーストラップ症候群・腰椎棘突起間関節形成症
最終更新日: 12/05/2025, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 定義 バーストラップ症候群、バーストラップ病、または腰椎棘突起間関節形成症は、棘突起間の偽関節の形成と変形性関節症の出現に関連する変性過程のことを指し、軸性変形性関節症の特殊な種類として定義されます。 これは、隣接する棘突起が互いに接近して擦れ、力学的な過負荷が生じ、骨の表面に変化が生じる状態です。最も頻繁に発生するのは第3腰椎と第4腰椎、および第5腰椎間です。 症状 バーストラップ症候群はそれほど珍しい病気ではありませんが、腰痛の原因としてはあまり知られていません。バーストラップ症候群に起因する痛みの発生は二つあり、一つは隣接する皮質の炎症、もう一つは滑膜嚢胞の膨張で、場合によっては影響を受けた皮質表面が分離する可能性があります。 実際、バーストラップ症候群は滑液包と呼ばれる液体で満たされた袋の形成を伴うことがあり、筋肉や腱、骨などの摩擦点がある場所にある滑液包が炎症すると、液包炎が引き起こされます。 患者は頻繁に急性腰痛を繰り返し、病気が進行するにつれて症状は悪化し、腰部の動きや負荷によってその痛みが恒常化すると、その結果、可動域の制限、特に屈曲と伸展が制限されるようになります。 診断 放射線学の観点から見ると、バーストラップ症候群の特徴は棘突起の接触面の硬化、平坦化および肥大化です。前述の骨の表面の変化は、脊柱のX線画像や、CT検査などで確認することができます。 バーストラップ症候群は、多くの場合、脊柱管狭窄症、椎間板の膨張、脊椎すべり症と関連しています。このため、腰痛の症状はこの病気のみに起因するものではないため、症状に基づくバーストラップ症候群との診断はより困難になります。 原因 腰椎前弯の顕著な増加が、バーストラップ症候群の根本的な原因であると言われています。腰椎前弯の増加によって、椎体によって形成される腰椎の曲率半径が減少すると、椎骨後部が近づき、棘突起が接触、摩擦によって新しい関節面が出現し、二次的にそれを覆う軟骨、関節包、さらには滑膜が形成されます。 反復的かつ急な腰椎部の過伸展が頻繁に起こると、通常は棘突起間の棘間靱帯の緩衝作用があるものの、直接的に骨が接触し、新たな断裂、平坦化、腰痛などが起こりやすくなります。 また、棘間靱帯の変性または断裂は、バーストラップ症候群で見られる変性現象の進行における重要なプロセスであると考えられています。 危険因子 バーストラップ症候群は高齢者に多く見られ、男女差はないため、バーストラップ症候群にかかりやすいと思われる主な危険因子は年齢です。 また、腰椎前弯の増加を促進する病気は、バーストラップ症候群発生の危険因子となる可能性があります。 合併症 バーストラップ症候群は、慢性腰痛と患者の生活活動の制限により病状が悪化する可能性があり、患者の生活の質に影響を及ぼします。また、珍しいケースではあるものの、棘突起の骨折によりバーストラップ症候群が悪化する場合もあります。 治療法 通常、バーストラップ症候群で適用となる治療法は以下の通りです。 初期の段階では、保存療法と対症療法が適用され、鎮静剤および/または非ステロイド性抗炎症薬とリハビリテーションが行われます。 上記の療法で望ましい結果が得られない場合、滑液包に超音波ガイド下ブロック注射が行われます。 症状軽減のために外科的治療が行われるケースがありますが、その有効性に対して多くの議論がなされています。 当研究所の治療計画「終糸システム®」による見解 バーストラップ症候群は終糸病患者に多く見られる病気で、脊髄を引っ張る牽引力によって、椎間関節に過負荷がかかり、バーストラップ症候群の発症を促します。さらに、特発性脊柱側弯症を伴った(または特発性脊柱側弯症なしの)終糸病によって、バーストラップ症候群を引き起こす腰椎前弯の増加が見られるため、当研究所独自の治療計画「終糸システム®」にしたがって終糸病の有無を確認し、終糸病と診断された場合、バーストラップ症候群の治療を行う前に、終糸病の治療を提案します。 参考文献 Arias Fernández J, Broncano Cabrero J, Bondía Gracias JM, Aquerreta Beola JD: Manifestaciones radiológicas del síndrome de Baastrup en la edad pediátrica. […]
線維筋痛症
定義 線維筋痛症の有病率は1%〜8%で、患者は男性よりも女性のほうが多く、線維筋痛症のみ発症する場合を一次性または特発性といい、慢性疾患などの別の疾患を併発する場合は二次性と分類されます。1984年から、線維筋痛症や慢性疲労症候群などを包括する「中枢過敏症候群」という概念が生まれました。 図1 症状 線維筋痛症の症状は、慢性的な骨格筋系の疼痛、こわばり感、腹痛、頭痛、動悸、月経困難症、呼吸困難、睡眠障害、不安感、気分の落ち込み、抑うつ症状、健忘、注意力低下、集中力低下に加え、強い疲労、疲れやすさなども線維筋痛症の特徴的な症状です。 原因 現在、線維筋痛症を引き起こす具体的な原因については解明されていません。線維筋痛症の研究については以下の通りです。 近年のニューロイメージング研究によると、線維筋痛症に見られる症状や徴候は中枢神経系の機能異常によるもので、痛みの情報処理の過程に何らかの障害が存在する可能性が指摘されています。 また、近年の研究で線維筋痛症と中枢神経疾患の強い相関関係があることがわかっています。 とりわけ、線維筋痛症患者に見られる神経内分泌系や自律神経の機能障害が、終糸病患者が訴える症状に大変似ている部分が多く、これは線維筋痛症が終糸病の付帯徴候であるためだという著者もいます。 -当研究所の治療計画「終糸システム®」による見解®: いくつかの線維筋痛症の例で、脊髄と脊柱内の中枢神経系との間に先天性の非同期の成長が起こっていることが確認され、これが(終糸の通常より短いまたは緊張状態にあるために生み出される)仙部から頭蓋部にかけての強い脊髄牽引を生み出します。この終糸による脊髄牽引が、線維筋痛症の素因ではないかと指摘されています。 診断法 線維筋痛症の症状は一時的に消えたり再発したりと変化しやすく、さらに線維筋痛症と特定する検査に対する認識不足も重なり、線維筋痛症と診断名がつきにくく、(対症治療ではあるものの)治療開始が遅れる傾向にあります。 アメリカリウマチ学会は1990年に線維筋痛症の分類基準を策定し、その後新しい診断基準を2010年に提案しました。 線維筋痛症患者の機能性MRIにおいて、主に海馬、島皮質、前頭前皮質、帯状皮質のN-アセチルアスパラギン酸、コリン、グルタミン酸レベルでの灰白質と白質の体積の変化などの慢性疼痛と重なる不特定な異常が確認できました。 終糸病の診断に対応する線維筋痛症のいくつかの症例を考慮すると、終糸システム®では、線維筋痛症における脊髄牽引というニューロイメージングレベルで目に見える異常を確認するため、脳部と脊柱部のMRI検査の実施を提案しています。 リスク要因 線維筋痛症のリスク要因は以下の通りです。 女性: 線維筋痛症は男性よりも女性に多く、男女比は6対1です。 年齢: 線維筋痛症は年齢問わず発症しますが、年齢とともに発症率が上がっていきます。 遺伝: 家族内で線維筋痛症を患っている人がいる場合、他の成員が線維筋痛症になる可能性は高くなる傾向にあります。さらに、異常な緊張終糸によって起こる脊髄牽引(当研究所では終糸病と定義)が先天性疾患を引き起こし、これは遺伝する可能性があります。 ストレス: 精神的ストレスおよび身体的ストレスが誘因となって起こる場合があります。 その他要因: ウィルス感染、事故、関節リウマチや全身性エリテマトーデスなどがきっかけとなって、線維筋痛症を発症するケースが確認されています。 合併症 生活の質の低下: 線維筋痛症患者に見られる全身疼痛や慢性疲労の症状は一時的に消えたり再発したりと変化しやすく、また、認知障害の症状は慢性疼痛の症状とともに悪循環を生み出し、抑うつや不安感を引き起こす可能性があります。これにより日常生活活動に制限がかかるとともに、痛みに対する周りからの理解が得られない辛さも加わり、生活の質の低下を招きます。 慢性疼痛: 線維筋痛症における骨格筋系の疼痛、頭痛、腹痛、全身の痛みなどが慢性化し、患者さんの健康状態に影響を及ぼします。 治療法 現在のところ、線維筋痛症の根本的な治療法はありません。生活の質の向上を目的に、痛みの緩和や一部の痛みを改善するために治療が行われています。現在までに内科、リウマチ科、リハビリテーション科、理学療法、心療内科、栄養療法など様々な分野の専門家が線維筋痛症の治療に携わっており、当研究所は脳神経外科を専門としていますが、マンティア医師(Mantia)などが2015年に発表した医学論文において、理学療法実施の前に終糸システム®適用で終糸切断手術を受けることが、線維筋痛症患者にとって有益であることが証明されました(終糸切断手術実施前に、終糸病と診断されることが前提)。 当研究所のロヨ医師が発表した博士論文によって、脊髄の末端にある終糸が全神経系を下に引っ張っているために、複数の病気が起こっていることがわかり、1993年から外科治療によって終糸を切断し病気の原因を取り除くことができる、終糸切断手術という新しい治療法が生み出されました。 当研究所で行われている終糸切断手術は、身体に負担の少ない手術であり、手術適用可能とわかり次第、病気の進行を阻止するために早期治療を提案しています。 終糸システム®適用での終糸切断手術 メリット 1. 終糸が短いまたは緊張状態にあることで生じる脊髄牽引を取り除くことができる。 2. 身体への負担が少ない低侵襲治療のため、手術時間は約45分、短期入院、局所麻酔、術後の制限なし。集中治療室(ICU)への入院なし。輸血なし。 3. 終糸システム®適用での終糸切断手術(1500名以上の患者さんに適用)における後遺症および死亡率は0%。 4. 症状の改善と終糸病に関連する病気の進行を阻止することができる。 終糸切断手術の成果 当研究所の独自の治療計画、終糸システム®を適用して終糸切断手術を受けた後、理学療法を実施した線維筋痛症患者と、理学療法だけを受けた線維筋痛症患者を比較したところ、外科治療を受けた線維筋痛症患者のほうに、痛みの軽減や生活の質の向上など、顕著な改善が見られました。 参考文献 Cazzola M, Sarzi Puttini […]
慢性疲労症候群

最終更新日: 12/05/2025, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 定義 慢性疲労症候群または筋痛性脳脊髄炎は複雑かつ重篤な全身疾患で、多系統にわたる慢性の症状が長期間続きます。十分に休養をとっても回復しない極度の疲労感が特徴で、日常生活活動に深刻な制限をもたらし、場合によっては寝たきりの状態が続くこともあります。 また、慢性疲労症候群/筋痛性脳脊髄炎に対する新たな疾病概念として、「全身性労作不耐症」とも言われています。1984年から、慢性疲労症候群/筋痛性脳脊髄炎や線維筋痛症などを包括する「中枢性過敏症候群」という概念が生まれました。 Fig.1 症状 慢性疲労症候群/筋痛性脳脊髄炎の症状は、活動後の24時間以上続く激しい疲労感、体調不良、症状の悪化を伴う疲れ、原因不明の関節痛や筋肉痛、頭痛のほか、注意力低下、集中力低下、健忘、睡眠障害、寝ても疲れが取れない、めまい、咽頭痛、リンパ節の腫脹などが特徴的な症状です。 診断法 慢性疲労症候群/筋痛性脳脊髄炎は今まで、診察や検査を通して似たような症状を示す他の病気を除外することで、診断が下されていました。除外診断のためには、6ヶ月以上続く極度の疲労のほかに、少なくとも上記症状の4つが当てはまることが必要です。 さらに、慢性疲労症候群/筋痛性脳脊髄炎には複数の診断基準があり、例えば1994年のフクダ診断基準、2003年のカナダ診断基準(CCC)、そして2011年には筋痛性脳脊髄炎のための国際的合意に基づく基準(ME-ICC)が発表されました。また、2018年には、中富氏によってPET(陽電子放射断層撮影)を用いて慢性疲労症候群/筋痛性脳脊髄炎患者の脳内神経炎症の存在が明らかになり、神経炎症の程度と臨床状態には関連があることがわかっています。 終糸システム®では、慢性疲労症候群/筋痛性脳脊髄炎と類似疾患である線維筋痛症に関する科学的発見、および終糸病患者で慢性疲労症候群/筋痛性脳脊髄炎と診断された症例が複数あることを考慮し、脳部と脊柱部のMRI検査の実施を提案しています。MRI検査によって、脊髄牽引というニューロイメージングレベルで目に見える異常を確認することができます。また、MRI検査のほか脳部のPET検査の実施も提案しております。 原因 現在、慢性疲労症候群/筋痛性脳脊髄炎を引き起こす具体的な原因については解明されていません。最新の研究に関していうと、専門家の間では、先天性素因と他の要因の組み合わせによって慢性疲労症候群/筋痛性脳脊髄炎が起こっているのではないかと考えられています。慢性疲労症候群/筋痛性脳脊髄炎の原因解明のために、以下に焦点が当てられ研究が進められています。 ウィルス感染: ウィルス感染症後に慢性疲労症候群/筋痛性脳脊髄炎を発症した例が確認されています。 免疫系の異常: 慢性疲労症候群/筋痛性脳脊髄炎患者の免疫システムに何らかの異変があることが確認されています。 ホルモン異常 – 当研究所の治療計画「終糸システム®」による見解 慢性疲労症候群/筋痛性脳脊髄炎と類似疾患である線維筋痛症のいくつかの例で、脊髄と脊柱内の中枢神経系との間に先天性の非同期の成長が起こっていることが確認されました。この異常が(終糸の通常より短いまたは緊張状態にあるために生み出される)仙部から頭蓋部にかけての強い脊髄牽引を生み出し、線維筋痛症を引き起こしているのではないかという最新の研究をもとに、当研究所では線維筋痛症の類似疾患である慢性疲労症候群/筋痛性脳脊髄炎においても、脊髄牽引の関連性を疑う必要があると考えています。 リスク要因 慢性疲労症候群/筋痛性脳脊髄炎のリスク要因は、主に以下の通りです。 年齢: 慢性疲労症候群/筋痛性脳脊髄炎は年齢問わず発症しますが、特に40代から50代で発症率が上がります。 女性: 男性よりも女性のほうが病気の発症率が高いですが、これが女性のほうが病気の症状を示す傾向が高いためであるかはわかっていません。 ストレス: 精神的ストレスおよび身体的ストレスが誘因となって起こる場合があります。 遺伝:家族の成員の二人以上が慢性疲労症候群筋痛性脳脊髄炎を患っている例があり、現在病気の遺伝性について研究がなされています。終糸システム®でも、異常な緊張終糸によって起こる脊髄牽引(当研究所では終糸病と定義)が先天性疾患を引き起こし、これは遺伝する可能性が高いと考えています。 合併症 主な慢性疲労症候群/筋痛性脳脊髄炎の合併症は以下の通りです。 抑うつ: 激しい疲労感と全身の疲れ、慢性疼痛などの他の症状も加わり、抑うつ状態を引き起こす可能性があります。 社会的孤立: 体調不良や慢性疼痛によって普通の生活を送ることが困難になり、社会から孤立してしまう傾向が高くなります。 生活の質の低下: 病気が進行するのに従って、生活の質の低下を招くおそれがあります。 治療法 現在のところ、慢性疲労症候群/筋痛性脳脊髄炎の根本的な治療法はなく、痛みの緩和を目的に治療が行われています。 認知行動療法 段階的運動療法 規則正しい生活やリラクゼーション、質のよい睡眠を取る 睡眠療法 痛みに対する治療 バランスの取れた食事 当研究所のロヨ医師が発表した博士論文によって、脊髄の末端にある終糸が全神経系を下に引っ張っている(=脊髄牽引)ために、複数の病気が起こっていることがわかり、1993年から外科治療によって終糸を切断し病気の原因を取り除くことができる、終糸切断手術という新しい治療法が生み出されました。当研究所で行われている終糸切断手術は、身体に負担の少ない手術であり、手術適用可能とわかり次第、病気の進行を阻止するために早期治療を提案しています。 マンティア医師(Mantia)などが2015年に発表した医学論文において、理学療法実施の前に当研究所独自の治療計画「終糸システム®」適用で終糸切断手術を受けることが、線維筋痛症患者にとって有益であることが証明されました(終糸切断手術実施前に、脊髄牽引が確認され終糸病と診断されることが前提)。 この研究結果が、中枢性過敏症候群の原因究明につながるかはまだわかっていませんが、慢性疲労症候群/筋痛性脳脊髄炎患者の中で、異常な脊髄牽引が見つかっている例があるため、終糸病の徴候を確認するために必要な検査を受け、薬物治療ではなく外科治療が適用できるように提案しております。 終糸システム®適用での終糸切断手術 […]
一次性夜尿症 / 尿失禁

最終更新日: 13/05/2025, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 定義 尿失禁とは、緊急に排尿する必要があり、尿を溜めることができず尿漏れしてしまうことで、この状態が単独で現れる場合と(一次性夜尿症)、複数の疾患において発生する可能性があります(二次性夜尿症)。 一次性夜尿症とは、5歳以上の子供でおねしょをしなかった時期がなく、夜間睡眠中の尿失禁がずっと続いている夜尿症を指します。 一方、成人における尿失禁は自分の意思とは関係なく尿が漏れてしまうことと定義づけられ、例えばくしゃみをしたり、笑ったり、重いものをもったり、運動をしたりすることで尿漏れが発生することがあります。 尿失禁にはいくつかの種類があります。 腹圧性尿失禁 切迫性尿失禁 混合性尿失禁 溢流性尿失禁 機能性尿失禁 反射性尿失禁 診断 小児の一次性夜尿症、または成人の一次性夜尿症の診断を下すには、まず第一に、尿漏れが完全に不随意で、客観的に証明する必要があります。 尿漏れが一次性であることを確認するには、以下の検査をすることにより、神経因性膀胱、脊髄異常、尿路感染症、男児の後部尿道弁、女児の異所性尿管などの二次的原因を発見し、除外します 医師が患者の中枢神経系へ影響を与える神経学的疾患の有無を確認し、尿路、腹部、骨盤、脊柱に影響を与える可能性のある手術歴などを評価します。また、患者が服用する薬に関しても管理する必要があります。 肛門内圧検査を含む身体検査 血液検査、腹部単純X線撮影、排泄性尿路造影、超音波検査(膀胱および前立腺)、尿水力学的検査。なお、小児の夜尿症の場合は、尿水力学的検査とX線検査は必要ありません。 複数の病気の原因に関する科学的発見に基づいた当研究所独自の治療計画終糸システム®に従い、終糸病と診断された夜尿症または尿失禁患者(小児・成人)において、尿漏れが一次性であると証明された場合、脳部と脊柱全体のMRI検査を行う必要があります。 MRI検査を通して、脊髄の異常な牽引を示す兆候や、脳機能イメージングで相関性のある目に見える変化として確認することができます。 症状 一次性夜尿症または尿失禁の症状は、睡眠中あるいは患者の覚醒状態での不随意の尿漏れです。 尿漏れの量や密度および頻度は、それぞれのケースで異なり、特に咳やくしゃみ、運動、性行為などを伴って発生することがあります。 原因 尿漏れは、膀胱内圧が尿道内圧よりも高い場合に発生します。成人における一次性夜尿症および尿失禁の原因については多くの理論がありますが、決定的なものはありません。尿漏れを引き起こす原因は以下の通りです。 中枢神経系の機能的成熟における発達の遅れにより、覚醒障害が生じる可能性があります。 遺伝的原因 睡眠障害 精神障害および行動障害 一次性夜尿症の子供の夜間の抗利尿ホルモンの低下により、夜間多尿が引き起こされます。 リスク要因 一般的に、一次性夜尿症/尿失禁に関して認識されている主なリスク要因は以下の通りです すでに述べたように、幼少期に夜尿症があった場合は、成人で尿失禁を患う可能性が高くなります。 成人では、男性より女性に多く見られます。 小児における一次性夜尿症に関して、研究でわかっていることは以下の通りです。 慢性頭痛の子供に多く見られます。 注意欠如・多動症(ADHD)で治療を受けていない子供に多く見られます。 睡眠時無呼吸症候群と二次性夜尿症の関連性は実証されています。しかしながら、一次性夜尿症との関連性についてはまだわかっていません。 過活動膀胱と一次性夜尿症の関連性について実証されています。 合併症 夜尿症や尿失禁は、子供でも大人でも問題になります。 衛生面:特に子供の場合、臀部や陰部に発疹が起こる可能性があります。 精神面:夜尿症や尿失禁による屈辱感、感情の不安定、鬱などを引き起こし、自尊心の低下につながる可能性があります。 社会面:患者の活動や社会的集団への参加に影響を与えるため、大事な機会を逃したり、孤立をもたらします。 このように患者の病状は、生活の質が低下することで悪化する可能性があります。 治療法 尿失禁の発症を遅らせる、または予防するのにいくつかの方法があります。 非薬物療法: 動機付け療法、アラーム療法、排尿抑制訓練、 […]
エーラス・ダンロス症候群における脊椎疾患とその原因および終糸システム®を適用した治療法
最終更新日: 12/05/2025, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 定義 エーラス・ダンロス症候群は、関節の過可動性、皮膚の過伸展、血管などの各種組織の脆弱性を特徴とする遺伝性疾患で、この病気には古典型、関節(過可動)型、皮膚脆弱型、筋拘縮型、血管型、多発関節弛緩型、心臓弁型、歯周型、脊椎異形成型、脆弱角膜症候群、類古典型、後側彎型、ミオパチー型など、さまざまな病型があります。 症状 病型に応じて、さまざまな症状が見られます。 関節の弛緩と脱臼 皮膚は伸びやすく、斑状出血が見られ、裂けやすい。 傷の治り方および創傷治癒の異常 扁平足 関節の過可動性、関節内轢音、早期関節炎 出産時の胎盤の早期剥離 視覚異常 通常よりも柔らかく過剰に伸展するビロード状の皮膚 関節痛 慢性疼痛 原因 通常、エーラス・ダンロス症候群では、コラーゲンの生成に影響を与える遺伝子変異があり、一部の病型ではコラーゲンと相互作用する他のタンパク質に影響を与えます。これにより結合組織の脆弱性が見られ、臓器や組織にどのように影響を与えるかによって、何らかの病型のエーラス・ダンロス症候群を引き起こします。 終糸システム®によると、エーラス・ダンロス症候群における脊椎疾患は神経頭蓋脊柱症候群によって起こっている可能性があり、これは脊柱構成要素の弛緩による脊柱の伸張の結果、中枢神経系、特に脊髄が引っ張られているからです。 診断 遺伝性疾患であるため、一般的に診断は患者の既往歴と家族歴に基づいて行われ、その後、症状に基づいてどの病型に属するのかが決定されます。 診断の第二段階では、遺伝子検査によって評価が行われ、これは決定的なものではありませんが、エーラス・ダンロス症候群の病型の疑いがある場合、徹底的に調べることができます。 エーラス・ダンロス症候群を伴う神経頭蓋脊柱症候群は、終糸システム®に従って、症状と頭部MRI検査、脊椎MRI検査および全脊柱X線検査を通して診断されます。 エーラス・ダンロス症候群の危険因子 エーラス・ダンロス症候群は、家族歴が危険因子となる場合があります。 エーラス・ダンロス症候群の合併症 一般的に、エーラス・ダンロス症候群患者の余命は正常ですが、特定のタイプでは、重篤な合併症を発生する可能性があり、関節脱臼や初期の関節炎も発生する可能性があります。 脆弱な皮膚は傷口が残りやすく、また、縫合糸は脆弱な組織を引き裂く傾向があるため、手術創の閉鎖が困難になる場合があります。 血管型エーラス・ダンロス症候群患者は、重要な血管の破裂のリスクが高く、致命的な合併症を生じる恐れがあります。 子宮や腸管などの臓器が破裂する可能性があり、妊娠は子宮破裂のリスクが高まり、母体組織の脆弱性により、会陰切開や帝王切開で問題が生じることがあります。また、妊娠中および出産後の出血の可能性もあります。 深部組織が脆弱なため、手術合併症が起こりやすく、軽度の滑膜炎、捻挫、脱臼もよく見られます。重篤となる可能性がある他の合併症には、動静脈瘻、内臓破裂、気胸、または血気胸などがあります。 -当研究所の治療計画「終糸システム®」による見解 エーラス・ダンロス症候群における神経頭蓋脊柱症候群は、脊髄を含む中枢神経系が引っ張られ、脊柱が伸長していることで、起こっています(図1)。 図1 正常な頸椎とエーラス・ダンロス症候群患者の頸椎。黒い矢印は頸椎にかかる伸長力、白い矢印は脊髄にかかる圧力を示しており、これらの力が加わることによって、小脳扁桃下垂が引き起こされています。 近年の組織学研究では、逆説的ではありますが、エーラス・ダンロス症候群患者の終糸が通常よりも硬く、非弾性であることが観察されています(Klinge 2022)。終糸システム®の基準によると、エーラス・ダンロス症候群患者の終糸は脊柱の伸長によって生じる牽引力の影響を受け、エーラス・ダンロス症候群によって弾性が増加しても、その弾性を失う可能性があるとしています(図2)。 図2 左側は正常な腰椎を表し、右側はエーラス・ダンロス症候群における腰椎の様子を表しています。緑色の矢印はエーラス・ダンロス症候群での腰椎の伸長力、青色の矢印は終糸の弾力性の増加を表し、脊髄円錐の赤色の矢印は、それらによって生じた伸長して弾力性に欠ける終糸を表しています。 現在の憂慮すべき基準によれば、エーラス・ダンロス症候群患者は、頭頸部および/または頸部の不安定さと過可動性から生じる頸髄症状や脊髄係留症候群、潜在性脊髄係留症候群などの脊髄神経系の合併症を引き起こす可能性があるといわれていますが、参考文献を精査すると、それらを正当化する重要な事例がないことが確認できました。 一方、当研究所では、神経頭蓋脊柱症候群と終糸病を併発するエーラス・ダンロス症候群例が複数確認されています。 このような理由から、このテーマに関する当研究所の研究に基づき、エーラス・ダンロス症候群において、他の著者が考えている頭頸部および/または環軸椎の不安定さから生じている症状は、おそらく神経頭蓋脊柱症候群から起こっていると考えられます。 治療法 エーラス・ダンロス症候群において、現在結合組織を矯正するための有効な治療法が知られていないため、通常は以下の保存療法と対症療法が適用されます。 – 痛みの治療、血圧のコントロール、筋肉を強化し関節を安定させるための理学療法。 – 反復性脱臼によって損傷した関節の修復および血管と臓器の損傷部分を修復する手術。 関節の亜脱臼の場合には、次のような外科的治療も行われます。 -保存療法が効かない場合は、関節の安定化と特定の神経開放処置によって症状の軽減を期待できます。 -現在の臨床現場では、頸椎脱臼の主な原因がエーラス・ダンロス症候群であり、その結果、神経学的および致命的リスクが生じると考えられているため、骨接合術による脊椎の関節固定のための外科的治療が必要とされていますが、参考文献を調べても、これらの治療の実施に対する正当な理由は見つかりません。 […]
胸椎椎間板ヘルニア
最終更新日: 09/10/2018, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 胸椎椎間板ヘルニアは、よく腰椎椎間板ヘルニアと同じように扱われますが、実際は全く違います。ある文献によれば、外科的治療を行う上で50%の確率で脊髄損傷を起こす危険性があることがわかっています。胸椎椎間板ヘルニアは、ヘルニアの中でもっとも危険なヘルニアです。 胸椎椎間板ヘルニア手術がなぜ危険なのか、それは胸椎部には脊髄が通っておりそこに存在する空間がほんのわずかしかないため、脊髄を傷つける危険性があるからです。一方の腰椎椎間板ヘルニアは、その付近に脊髄が通っていないので、脊髄を傷つける危険性がありません(脊髄は第12胸椎-第1腰椎で終わる)。 胸椎椎間板ヘルニアは非常に稀な疾患ですが、その理由としてあげられるのは、胸郭があることで椎体と椎体の間の稼動性がきわめて少ないこと、また、胸椎部分に負担のかかる動きを日常的に行うことが少ないのも理由の一つです。 胸椎椎間板ヘルニアの主な症状は、胸部の神経根損傷によるものや下肢部に向かう運動および感覚神経経路の異常を伴う脊髄損傷によるものです。 背中からわき腹にかけての痛み、胴体や生殖器、下肢のしびれ 、下肢の筋力低下、下肢の触覚障害、膀胱や直腸の障害、性行為に問題が生じたりします。外科的治療を行うかの基準は腰椎椎間板ヘルニアの際と同じです。 1.坐骨神経痛の痛みが激しく薬では治療できない、または慢性的な痛みによって日常生活に支障が出る場合。 2.神経学的検査の結果、神経損傷、運動神経や感覚神経に損傷が見られ、その進行が速い場合。 3.排尿・排便の異常がある場合。 胸椎椎間板ヘルニアに対する手術には様々なアプローチの仕方があり、脊髄への接触を防ぐために、体の側面または正面のアプローチによる手術があります。当研究所では、硬膜を移動する必要のない、後外側からのアプローチによる手術を行っています。
頸椎椎間板ヘルニア
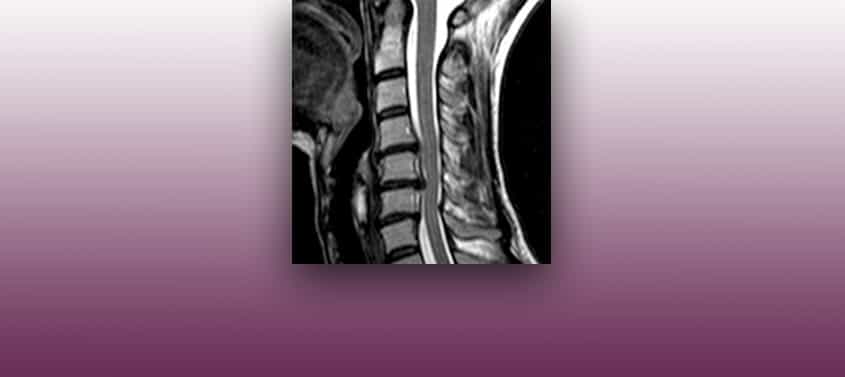
最終更新日: 09/10/2018, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 頸部は胸部よりも空間が存在しますが、頸椎椎間板ヘルニアは胸椎椎間板ヘルニア同様、神経根と脊髄(頸髄)に影響を及ぼします。しかし頸椎椎間板ヘルニアの方が頻度が高いため、頸椎に神経根と脊髄損傷を起こしやすくなります。 手のしびれ、時折現れる筋力低下を伴う腕に広がる頸部の痛みは、頸髄部に問題がないか考える必要があります。また、筋力低下や脚のしびれ、首の痛みや括約筋の異常は、頸髄損傷が起きている可能性があります。 神経学的検査を通して多くの情報を手に入れることができ、それにより様々な病気の可能性を考えたうえで診断することができます。 脊髄損傷の疑いがある場合、MRIやCTスキャンによって症状に関連した損傷部を確認することができます。頸椎椎間板ヘルニア、または頸部脊柱管狭窄症の場合、治療の決定は常に病歴そして患者さんの身体検査を通して決められます。身体検査によって何が原因で異常が起こっているのか、どこを手術しなければならないのかがわかりますが、手術の決定を下すものではありません。 ヘルニアによる症状の初期治療はまず安静にし、抗炎症薬や鎮痛薬の服用などで経過観察をします。筋力低下や触覚障害、括約筋の異常が見つかった場合には手術が必要です。 ヘルニアの手術は神経根や脊髄を圧迫している椎間板の中央軟骨組織を除去することです。外科医によって自発的または手術中に飛び出した髄核部の除去手術の必要性が確認できた場合には、代替として患者さん自身の骨、採骨の際の傷を避けたい場合には動物由来の移植片、鉱物質、椎体間ケージなどが挿入されます。椎間板にスペーサーを入れても脊椎が不安定な場合は、プレートとねじで固定します。 手術結果は非常によく、合併症は非常に稀です。
腰椎椎間板ヘルニア
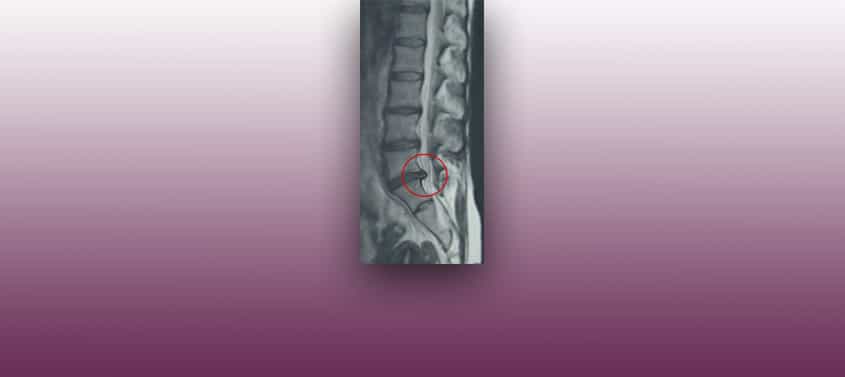
最終更新日: 09/10/2018, ミゲル・ロヨ医師, 登録番号: 10389. 脳神経外科医、神経内科医 “職場での椎間板ヘルニア[…]“という出版物や他の出版物の中で、腰椎椎間板ヘルニアの治療で行う私たちの外科手術結果に対して肯定的な評価を得ることができました。 脳神経外科手術が最も頻繁に行われているのは腰椎椎間板ヘルニアです。腰椎椎間板ヘルニアに関してよく聞かれる質問に対する回答は以下の通りです。 坐骨神経痛は治りますか。 はい。一般的に簡単な治療で、ほとんどの坐骨神経痛は治ります。 症状と診断について 早く痛みを取るために、何をしたらいいですか。 坐骨神経痛の95%は、抗炎症薬と鎮痛剤を服用して安静にしていると、治癒あるいは症状が改善していきます。 坐骨神経痛は自然治癒力によって改善され、神経根の圧迫によって起こる炎症は抗炎症薬によって改善されます。また、神経根およびその周辺の痛みは鎮痛剤によって軽減されます。 しかし、坐骨神経痛を理解するには、当研究所からいくつかの基本的な概念を説明する必要があります。 座骨神経痛とは何ですか。 腰部から下肢後面の坐骨神経が通る領域に生じた痛みを坐骨神経痛といい、下肢の前方部分の大腿神経に沿って生じた痛みの場合には、大腿神経痛と呼ばれます。この痛みの部位の違いを認識することは、医師が影響を受けている神経がどこなのか診断するために、非常に重要です。 坐骨神経痛の原因は何ですか。 坐骨神経痛は、腰痛椎間板ヘルニアによって神経根が圧迫されることで起こります。しかし多くの場合、その痛みは腰椎椎間関節症候群(詳細は下記参照)によるものです。 椎間板ヘルニアは何ですか。 椎間板は中央部のゼラチン状の髄核と、外周部のコラーゲンを含む線維輪から構成されています。腰椎椎間板ヘルニアは、髄核や線維輪の一部などが突出することで起こります。椎間板ヘルニアが下肢の神経を圧迫することで、痛みや触覚障害、麻痺などが引き起こされますが、実際のところ、椎間板ヘルニアだけでは手術は適用されないのが現実です。 手術が適用されるかは椎間板ヘルニアの種類ではなく、椎間板圧迫によって引き起こされる坐骨神経痛が神経学的検査を通して見つかった場合に、病院が判断します。椎間板ヘルニアには症状のない例も多くあり、その場合には必ずしも手術を受ける必要はありません。しかし、麻痺などを引き起こす椎間板ヘルニアの場合は、直ちに外科的治療を受ける必要があります。 X線やMRIは何の役に立ちますか。 X線やMRIを通して、どこのどの部分の神経が圧迫されているのか、また手術をする場合、どこの部分を手術したらいいのかということはわかっても、X線やMRIだけでは、手術をする必要があるのか、また手術をするならいつなのかといったことまではわかりません。 坐骨神経痛において、筋電図検査でわかることは何ですか。 筋電図検査や神経電図は筋肉や神経の活動性を調べる検査です。検査を通して坐骨神経痛の種類や損傷の程度はわかりますが、筋電図検査だけでは神経学的検査を通して確認できる損傷のすべてを発見できるわけではありません。 治療法 椎間板ヘルニアによる坐骨神経痛はどうやって治るのですか。 坐骨神経痛の多くは少し休んだり、薬を服用したり、椎間板ヘルニアによる圧迫の原因を緩和する理学療法などで治療することができます。坐骨神経痛は、神経損傷や脊椎への過度の負荷や不安定性が生じていない場合に椎間板異常が改善できれば、自然治癒力で治すことができます。 椎間板ヘルニアによる坐骨神経痛はどのように治るのでしょうか。 抗炎症療法で、変形した椎間板によって圧迫された神経の炎症や痛みを緩和し、鎮痛療法によって抗炎症薬よりも先に、痛みを和らげる効果があります。また抗炎症薬が効いている間も効果的です。ただし、鎮痛療法だけでは痛みを和らげるのに不十分です。また、休息によっても神経根にかかる圧迫の軽減、および人間の自然修復力によって椎間板の変形を改善することが期待できます。 坐骨神経痛改善のために行われる理学療法の目的は何ですか。 坐骨神経痛改善のために行われる理学療法にはいくつかの目的があります。 1.変形した椎間板から受ける圧迫を防ぎ、神経根の炎症を抑え痛みを和らげます。 2.損傷した部分の痛みを緩和させリラックスさせます。 3.椎間板付近の筋肉を鍛え、脊椎を強化します。 椎間板に大きな圧力がかかる理学療法の場合は、病気の悪化や他の椎間板に影響を与えるため、必ず脊椎の専門家の指導のもとで行うことが不可欠です。 どのような腰椎椎間板ヘルニアの場合に、手術が行われますか。 腰椎椎間板ヘルニアの手術は、以下の項目2つ以上に当てはまる場合に行われます。 -坐骨神経痛の痛みが激しく薬では治療できない、または慢性的な痛みによって日常生活に支障をきたす場合。 -神経学的検査の結果、神経損傷、運動神経や感覚神経に損傷が見られ、その進行が速い場合。 -排尿・排便の異常がある場合。 腰椎椎間板ヘルニアを手術するのはいつですか。 外科的治療は、患者さんが訴える痛みや障害の程度によって決まります。筋力低下や感覚障害、括約筋に異常が見られる場合には緊急ではありませんが、必ず手術を行う必要があります。しかし、患者さんの筋力が完全に喪失した場合は、手術をしても病気の改善にはつながりません。 腰椎椎間板ヘルニアの手術はどのように行われますか。 腰椎椎間板ヘルニアに対する手術は多くありますが、それらの手術の主な目的は、1.神経圧迫の解放、2.脊椎の固定、3.椎間板の高さの維持、の3つです。 このリンク先から、バルセロナキアリ研究所で行われている腰椎椎間板ヘルニアのための外科的治療に関するコメントが参照できます。神経学雑誌(1998 Oct; […]
